Диабетна ретинопатия
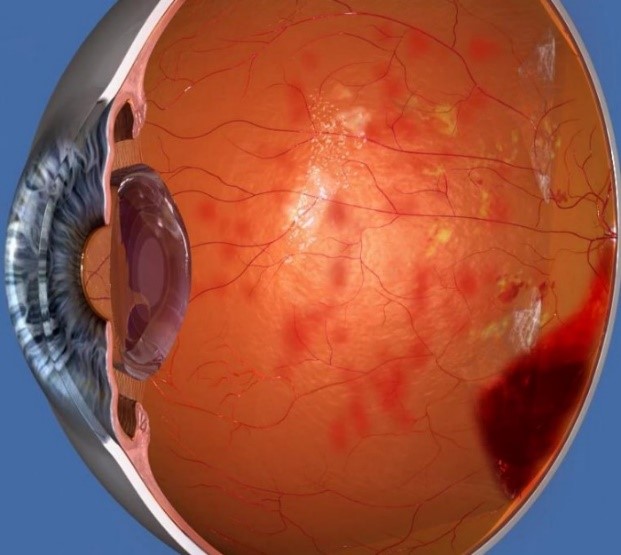
Диабетната ретинопатия (ДР) е на водещо място по невъзвратима загуба на зрението при пациенти под 65 годишна възраст.
Генезата на ДР е свързана с влошения метаболизъм при пациенти с диабет, следствие на което се увреждат кръвоносните съдове в ретината.
Недостатъчното кръвоснабдяване и кислородно насищане на тъканите, води до увреждане най-вече на ретината, която има близо 25 по-висок метаболизъм, в сравнение с общия за организма.
Три са основните патологични аспекта при ДР
1.Диабетен макулен оток (ДМО)
2.Загубата на кръвоносни съдове (исхемия)
3.Образуването на патологични кръвоносни съдове (неоваскуларизации)
ДМО
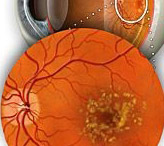
Поради увреждането на съдовата стена, започва пропускане на течност и образуване на протеиново-холестеролови отлагания в слоевете на ретината. Този процес се задълбочава допълнително от образуването на микроаневризми, характерни за ДР.
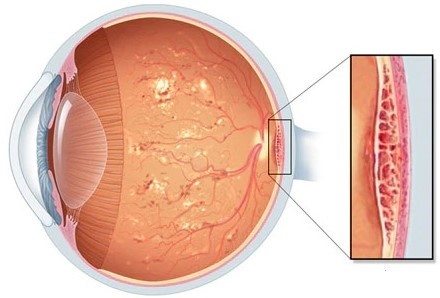 Когато всичко това се случва в централната част на ретината, говорим за възникването на ДМО.
Когато всичко това се случва в централната част на ретината, говорим за възникването на ДМО.
Заедно с централната исхемия, ДМО е причината за загубата на централно зрение.
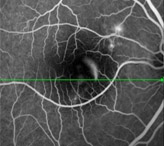
ДМО се визуализира и проследява посредством изследване, наречено Оптична кохерентна томография
Исхемия
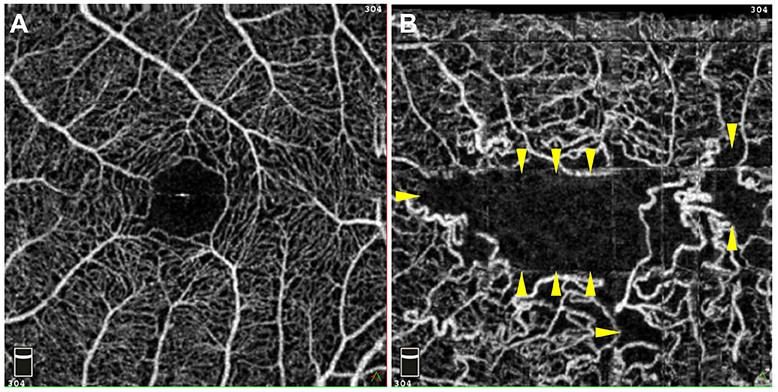 Исхемията, води до две основни патологични промени:
Исхемията, води до две основни патологични промени:
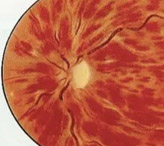
Загуба на зрителни клетки в ретината.
Новообразувани кръвоносни съдове (неоваскуларизации).
Исхемията се диагностицира най-отчетливо, посредством флуоресцеинова ангиография и ОСТ-ангиография.
Неоваскуларизации
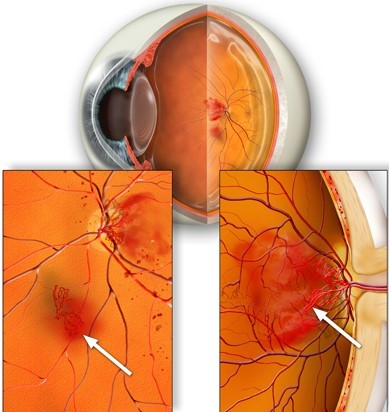 Новообразуваните съдове са с несъвършена съдова стена, следствие на което са причина за възникване на кръвоизливи.
Новообразуваните съдове са с несъвършена съдова стена, следствие на което са причина за възникване на кръвоизливи.
Освен кървенето, неоваскуларизациите имат склонност да се разрастват и към вътрешността на окото и да предизвикват отлепвания на ретината.
Друг изключително тежък проблем е образуване на неоваскуларизации в предните отдели на окото (т.н.рубеоза).
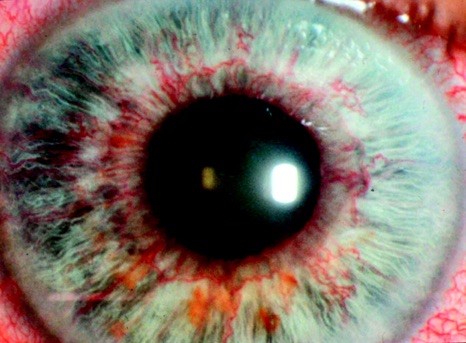 В тези случаи се блокира отичането на вътреочната течност от окото, следствие на което вътреочното налягане се повишава до много високи стойности като в кратки срокове може да се достигне до атрофия на зрителния нерв.
В тези случаи се блокира отичането на вътреочната течност от окото, следствие на което вътреочното налягане се повишава до много високи стойности като в кратки срокове може да се достигне до атрофия на зрителния нерв.
Флуоресцеиновата ангиография е изследването, посредством което могат да се открият дори и началните неоваскуларизации, които обикновено са невидими при рутинен преглед. Ранното откриване и правилното лечение могат да предотвратят повечето усложнения при диабетна ретинпатия.
Лечението на ДР е труден, продължителен и отговорен процес.
В началните стадии пациентите нямат нужда от специфично очно лечение. Проследяването обаче е от изключително значение.
Периодичността на очните прегледи се определя от лекуващия лекар, който при нужда, може да назначи по-специфични изследвания като флуоресцеинова ангиография и оптична кохерентна томография.
Лечение на ДМО
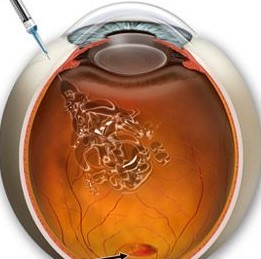 В днешно време първо средство на избор при лечението на ДМО са вътреочни апликации с анти-VEGF препарати. Те намаляват отока и подобряват зрителната острота при по-голяма част от пациентите с ДМО.
В днешно време първо средство на избор при лечението на ДМО са вътреочни апликации с анти-VEGF препарати. Те намаляват отока и подобряват зрителната острота при по-голяма част от пациентите с ДМО.
Въпреки, че анти-VEGF действат много добре, приложението им изисква чести визити в очните клиники.
Малка част от пациентите с ДМО са резистентни на анти-VEGF терапия. При такъв тип пациенти прилагането на кортикостероид може да даде изненадващо добри резултати, вероятно поради различния механизъм на действие.
Комбинацията между анти-VEGF и кортикостероидни вътреочни апликации би могла да намали честотата на посещения в очните клиники. Кортикостероидите имат по-дълготраен ефект от анти-VEGF медикаментите и действат по различен механизъм, потискайки възпалителната реакция в ретината.
Разбира се, както повечето неща в медицината и тук не може да се мине без поемане на известни рискове.
Основните такива при прилагане на вътреочни кортикостероиди са повишаване на очното налягане и появата на катаракта. Пациентите трябва да бъдат проследявани в рамките на месец за повишено вътреочно налягане(ВОН) и при наличие на завишени стойности да се предписват подходящи капки. За щастие при повечето пациенти, повишили ВОН, достигането на нормални стойности се постига само с консервативна терапия.
При достигане на задоволителни резултати от медикаментозната терапия, може да се обмисли по-нататъшния терапевтичен подход.
Той може да бъде, разреждане на вътреочните апликации както или прилагането им при нужда, което изисква периодично стриктно изследване с Оптичен кохерентен томограф.
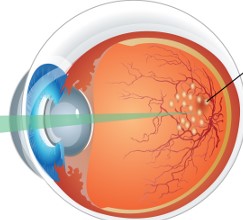 В определени случаи може да се обмисли и лазер терапия в областта на макулата, с помощта на която да се намали или премахне необходимостта от вътреочни инжекции.
В определени случаи може да се обмисли и лазер терапия в областта на макулата, с помощта на която да се намали или премахне необходимостта от вътреочни инжекции.
При конвенционалната лазерна обработка обаче, част от зрителни клетки могат да останат нефункционални.
Този вид терапия изисква голям опит и разбиране на ДМО.
Друга алтернатива, която в днешно време придобива популярност сред офталмолозите е микропулсовата лазер терапия, която не води до функционално увреждане на фоторецептори.
При този тип лечение, позитивни резултати могат да се очакват единствено при по-начални форми на ДМО. Затова, ранното диагностициране е в основата на ефективността при лечение на ДМО.
Лечение при новообразувани кръвоносни съдове (неоваскуларизации)
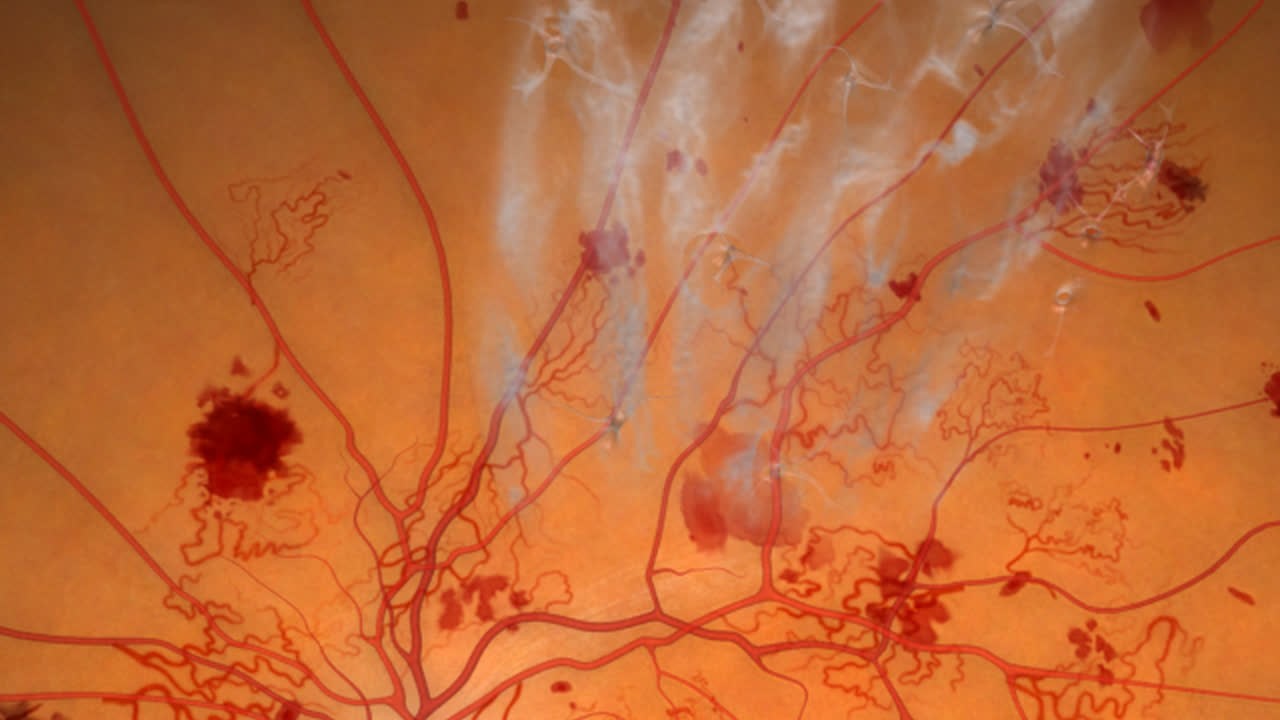 До скоро обработката на цялата ретина с лазер т.н. панретинална лазер-коагулация (ПЛК) бе единствената алтернатива при пациенти с неоваскуларизации.
До скоро обработката на цялата ретина с лазер т.н. панретинална лазер-коагулация (ПЛК) бе единствената алтернатива при пациенти с неоваскуларизации.
В последните години се появиха дискусии относно това, дали може да бъде заместена от периодичното поставяне на анти-VEGF медикаменти, които „свиват“ новообразуваните кръвоносни съдове.
Панретинна лазер-коагулация (ПЛК) или анти-VEGF
Предимствата при анти-VEGF са:
Не повлиява сумрачното зрение, за разлика от ПЛК
Намаляват съществуващия диабетен макулен оток.
Като недостатъци могат да се изтъкнат:
Необходимостта от периодично вътреочно инжектиране на медикамент.
Терапевтичният ефект от анти-VEGF спрямо неоваскуларизациите в предния очен сегмент т.н. рубеоза е доста по-нисък, дори липсващ в сравнение с ПРК.
Друг недостатък е възможността от предизвикване на тракционно отлепване на ретината от стимулиране на контракцията на съединителната тъкан в неоваскуларизациите.
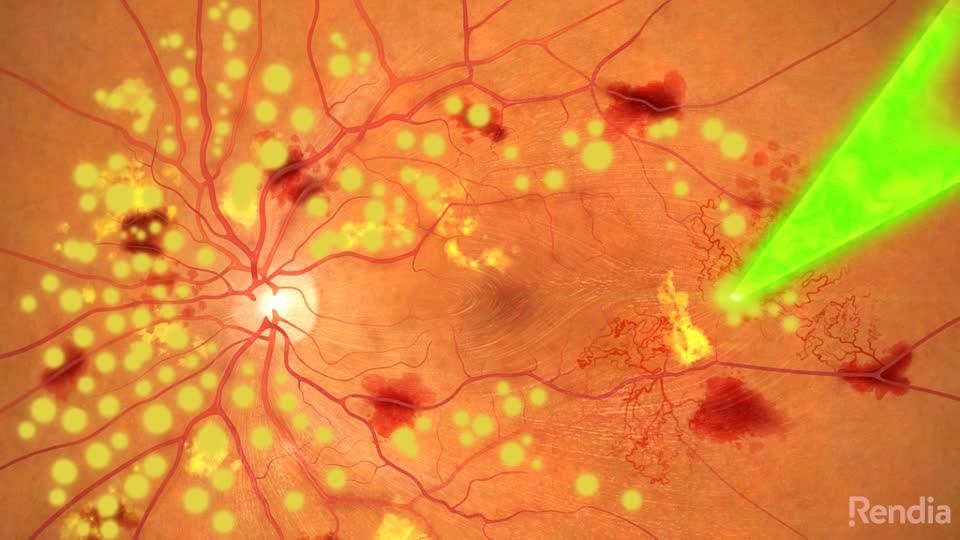 Предимството на ПРК е свързано с това, че след провеждането на необходимия брой сеанси, лечението на практика приключва. Това е от голямо значение за диабетно болните пациенти, които и без това са изложени на много други изследвания и терапевтични процедури.
Предимството на ПРК е свързано с това, че след провеждането на необходимия брой сеанси, лечението на практика приключва. Това е от голямо значение за диабетно болните пациенти, които и без това са изложени на много други изследвания и терапевтични процедури.
Не бива да се подценява и финансовия аспект, който е с далеч по-ниски измерения.
Има разбира се и недостатъци като нарушаване на периферното и сумрачното зрение както и известна болезненост по време на процедурите.
В заключение може да се каже, че лазер-терапията остава като златен стандарт при лечението на новообразуваните кръвоносни съдове при ДР, особено при пациенти, при които честите визити са затруднени или невъзможни, което е факт в повечето случаи.
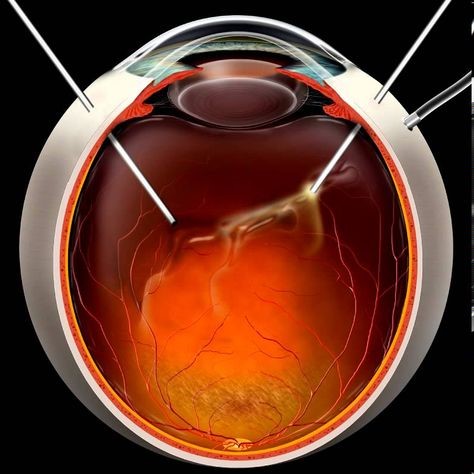 При правилно лечение и стриктност от страна на пациента, в повечето случаи не се налага хирургична интервенция.
При правилно лечение и стриктност от страна на пациента, в повечето случаи не се налага хирургична интервенция.
В случаи на липса или неправилно лечение обикновено се стига до кръвоизливи в окото или тракционно отлепване на ретината.
При наличие на вътреочен кръвоизлив, без склонност за разнасяне или отлепване на ретината, се налага извършване на хирургична интервенция, наречена витректомия.
Д-р Недев